Por Dr. Juan García Henares
Especialista en Medicina del Dolor. PhD.
Hay un patrón que se repite con frecuencia en nuestra consulta. El paciente entra, se sienta con cuidado y dice: “Doctor, tengo ciática.”
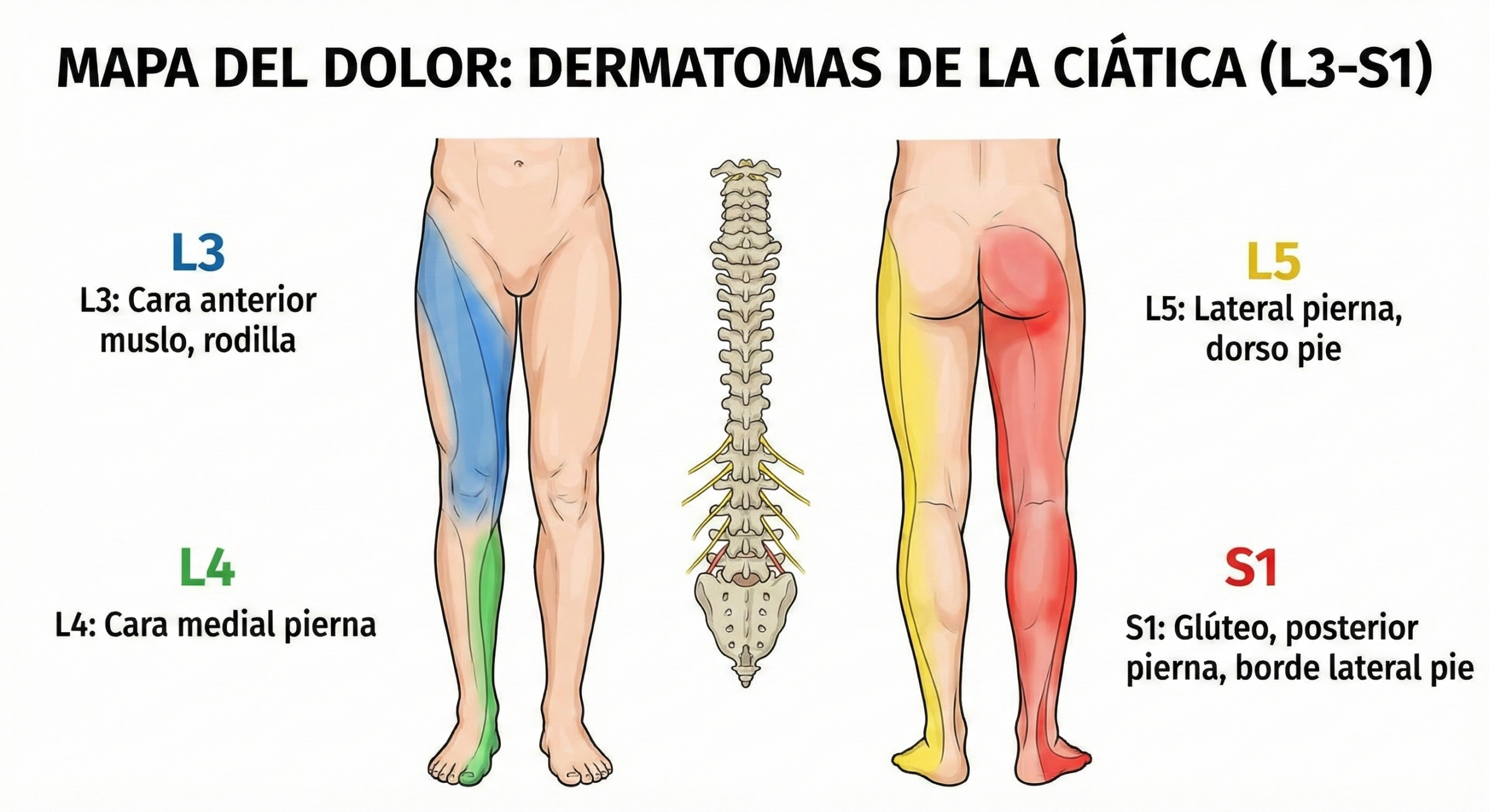
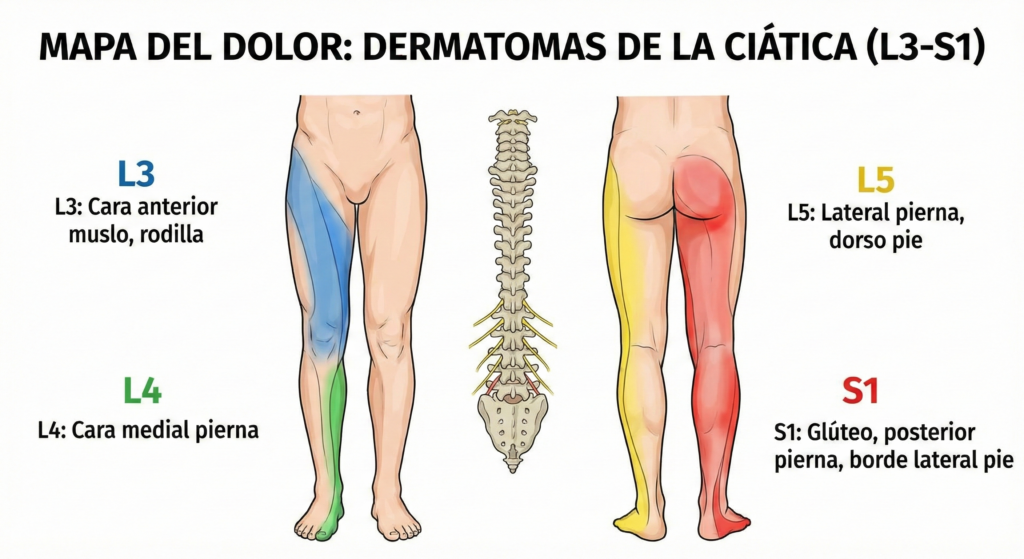
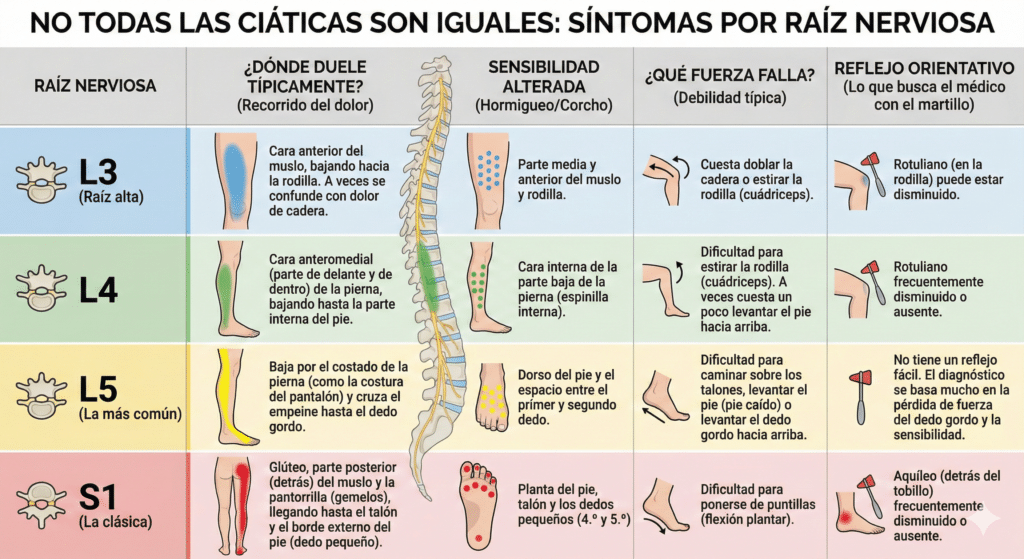
“La ciática¨ no es una enfermedad, es un síntoma: un dolor que baja hacia la pierna. Lo que buscamos de verdad tiene un nombre más preciso: dolor radicular o radiculopatía lumbar. Significa que una raíz nerviosa que sale de la columna (L3, L4, L5 o S1) está irritada o comprimida.
Y aquí está la clave que cambia el tratamiento: no es lo mismo que se afecte L3, L4 L5 o S1. Cada raíz tiene un “patrón” propio: un recorrido típico del dolor, una zona de hormigueo o acorchamiento y una forma concreta de afectar a la fuerza muscular.
El mapa del dolor: qué raíz encaja mejor con tus síntomas
Los médicos usamos tres pistas principales:
- Por dónde corre el dolor (qué camino sigue por la pierna).
- Qué zona se duerme o “acartona” (sensibilidad alterada).
- Qué fuerza muscular falla y qué reflejo baja (lo que comprobamos en la exploración).
Nota importante: esta tabla orienta, pero puede haber solapamientos, sobre todo si hay estenosis en varios niveles o más de una raíz afectada. Además, los patrones pueden evolucionar con el tiempo en algunos pacientes.¹
No todo dolor que baja por la pierna es “ciática”
Hay dolores que pueden imitar o simular una ciática y, sin embargo, no vienen de una raíz nerviosa: problemas de cadera, sacroilíaca, sobrecargas musculares glúteas o atrapamientos periféricos (por ejemplo, nervio peroneo o tibial). Por eso, antes de poner una etiqueta, hay que explorar: sensibilidad, fuerza muscular, reflejos y maniobras específicas.
Y aquí un detalle importante: pruebas como el Lasègue (Straight Leg Raise) son útiles, pero no perfectas. Sirven como orientación, pero no como confirmación.²
Diagnóstico: Clínica + Resonancia (RM) + Electromiograma (EMG)
1) La clínica:
El diagnóstico empieza escuchando bien tu historia: cuándo apareció, qué lo empeora, qué lo alivia, si hay hormigueos, si notas debilidad, si la pierna “no responde” igual. Después comprobamos fuerza muscular, reflejos, sensibilidad y maniobras específicas. Este paso es crucial porque evita errores: confundir dolor referido con radiculopatía, o pasar por alto signos neurológicos relevantes.
2) Resonancia magnética (RM): la “foto”
La RM es esencial para ver la anatomía: hernia discal, estenosis del canal, estrechamiento del agujero de salida del nervio, artrosis u otras causas. Pero hay un matiz que a veces sorprende:
Una resonancia no siempre explica el dolor.
Puede haber hallazgos en personas sin síntomas y, al revés, dolor intenso con imágenes discretas. Por eso la RM se interpreta siempre junto con la clínica. Además, existen criterios y guías para decidir cuándo una RM está realmente indicada y con qué prioridad.³
3) Electromiograma (EMG): cuando necesitamos saber “cómo está funcionando el nervio”
¿Cuándo solemos pedir un EMG?
- Cuando clínica y resonancia no encajan.
- Cuando la RM muestra varios niveles y hay que decidir cuál es el responsable.
- Cuando hay que diferenciar radiculopatía (columna) de un atrapamiento periférico.
- Cuando el cuadro se alarga y necesitamos saber cómo evoluciona el nervio.⁴
¿En qué consiste?
Es una prueba funcional. Parte del estudio evalúa la conducción nerviosa con estímulos suaves, y otra parte utiliza una aguja fina en músculos concretos para registrar la actividad eléctrica. No es agradable, pero suele ser tolerable. Y, sobre todo, se pide cuando la información puede cambiar decisiones: por ejemplo, confirmar que esa raíz está realmente afectada, o demostrar que el origen está en un nervio periférico.
¿Qué resultados puede darnos?
- Confirmar o descartar afectación radicular.
- Sugerir el nivel más compatible (L4/L5/S1) cuando hay dudas.
- Orientar sobre signos de lesión activa o cambios de evolución.⁴
Señales de alarma : cuándo hay que consultar con urgencia
Hay situaciones en las que no conviene “esperar a ver si se pasa”. Consulta con urgencia si aparece:
- pérdida de control de orina o heces,
- anestesia en “silla de montar”,
- debilidad progresiva marcada (por ejemplo, pie caído que empeora),
- fiebre o síntomas sistémicos relevantes.³
Tratamientos: un plan a medida
La pregunta del paciente es lógica: “Doctor, ¿qué hacemos?”
Tratamos tu caso de forma personalizada según:
- la raíz implicada,
- la causa (hernia, estenosis, inflamación),
- la fase (aguda o persistente),
- y si el origen principal es discal o no.
1) Tratamiento conservador (primera línea en muchos casos)
Suele incluir educación del movimiento, fisioterapia activa y progresiva y medicación cuando está indicada. La evidencia moderna respalda un enfoque individualizado (no una receta única) y centrado en recuperar función.⁵⁻⁷
2) Infiltración epidural o transforaminal guiada por imagen
Cuando el dolor es muy limitante o no mejora, puede indicarse una infiltración dirigida. La idea es llevar medicación al punto exacto del conflicto, con control por imagen, para reducir neuroinflamación y abrir una “ventana” que permita rehabilitar mejor. La evidencia clínica se ha sintetizado en revisiones y metaanálisis, y su utilidad real depende mucho de una buena selección del paciente y de la técnica.⁸
3) Si el dolor es discal: opciones mínimamente invasivas del disco
En algunos pacientes, el disco es el protagonista (hernia contenida, fisura o dolor discogénico con componente radicular). En ese contexto y tras valoración individualizada, existen técnicas mínimamente invasivas que pueden formar parte del plan:
- Discolisis con ozono: enfocada a modular inflamación local y reducir irritación discal en pacientes seleccionados.
- Discogel / hidrogel intradiscal: opción con efecto mecánico-químico según indicación.
- PLDD Láser (descompresión discal percutánea con láser): técnica de descompresión intradiscal en candidatos seleccionados.
- PRP discal / abordaje biológico del disco: estrategia biológica para modular el microambiente inflamatorio y apoyar recuperación funcional, integrada en un enfoque global de unidad funcional.
4) Dolor persistente: radiofrecuencia pulsada y PRP (neuromodulación + biología)
Cuando el dolor se cronifica o existe un componente neuropático importante, valoramos estrategias avanzadas para modular la señal dolorosa y facilitar recuperación funcional.
Si quieres profundizar en cómo integramos neuromodulación y medicina regenerativa en casos seleccionados, aquí tienes dos lecturas recomendadas:
- Radiofrecuencia pulsada y dolor: cómo la combinamos con PRP:
https://doctorgarciahenares.com/blog/radiofrecuencia-pulsada-dolor-prp/ - PRP lumbar y unidad funcional espinal (Functional Spinal Unit):
https://doctorgarciahenares.com/blog/prp-lumbar-fsu-functional-spinal-unit/
Conclusión: lo que quiero que recuerdes
Lo primero es valorar tu caso der forma personalizada. .
Si tu dolor baja por la pierna y notas hormigueo o pérdida de fuerza, una valoración dirigida puede ayudarte a identificar la raíz responsable y elegir el siguiente paso con criterio.
Bibliografía (Vancouver)
- Hasvik E, Haugen AJ, Grøvle L. Symptom descriptors and patterns in lumbar radicular pain caused by disc herniation: a 1-year longitudinal cohort study. BMJ Open. 2022;12(12):e065500. doi:10.1136/bmjopen-2022-065500. PMID:36549718.
- Nee RJ, Coppieters MW, Boyd BS. Reliability of the straight leg raise test for suspected lumbar radicular pain: a systematic review with meta-analysis. Musculoskelet Sci Pract. 2022;59:102529. doi:10.1016/j.msksp.2022.102529. PMID:35245880.
- Patel ND, Broderick DF, Burns J, et al. ACR Appropriateness Criteria® Low Back Pain: 2021 Update. J Am Coll Radiol. 2021;18(11S):S361-S379. doi:10.1016/j.jacr.2021.08.002. PMID:34794594.
- Dillingham TR, Lauder TD, Andary MT, et al. Evaluation of persons with suspected lumbosacral and cervical radiculopathy: electrodiagnostic assessment and implications for treatment and outcomes. Muscle Nerve. 2020;62(4):462-473. doi:10.1002/mus.26997. PMID:32557709.
- Dove J, Panagodage Perera N, Parsons M, et al. Physiotherapy management of sciatica: a systematic review and meta-analysis. Eur Spine J. 2023;32:517-533. doi:10.1007/s00586-022-07356-y. PMID:36580149.
- Peacock M, Douglas S, Nair P. Neural mobilization in low back and radicular pain: a systematic review. J Man Manip Ther. 2023;31(1):4-12. doi:10.1080/10669817.2022.2065599. PMID:35583521.
- Vanti C, Panizzolo A, Turone L, et al. Effectiveness of mechanical traction for lumbar radiculopathy: a systematic review and meta-analysis. Phys Ther. 2021;101(3):pzaa231. doi:10.1093/ptj/pzaa231. PMID:33382419.
- Manchikanti L, Knezevic E, Knezevic N, et al. Epidural injections for lumbar radiculopathy or sciatica: a comparative systematic review and meta-analysis of Cochrane review. Pain Physician. 2021;24(5):E539-E554. PMID:34323441.
- Kim SG, Jung JY. Role of MR neurography for evaluation of the lumbosacral plexus: a scoping review. J Korean Soc Radiol. 2022;83(6):1273-1285. doi:10.3348/jksr.2022.0001. PMID:36545407.
- Soar H, Comer C, Wilby MJ, Baranidharan G. Lumbar radicular pain. BJA Educ. 2022;22(9):343-349. doi:10.1016/j.bjae.2022.05.003. PMID:36033931.